Introducción
Los virus herpes simple (VHS 1 y 2) y el VVZ son herpes virus alfa neurotrópicos, causantes de una erupción cutánea de tipo ampolloso y vesicular en fase aguda. Pueden permanecer en estado latente o inactivo, o ambos, y reactivarse por diferentes factores del hospedero; sin embargo, el VVZ se caracteriza por alojarse en las raíces dorsales, ganglios cervicales y neuronas ganglionares autonómicas, provocando lesiones herpéticas que se distribuyen anatómicamente según la raíz afectada1.
El curso y el resultado de la infección dependen principalmente de la interacción entre el virus y el huésped, incluidos los sitios anatómicos conocidos, el tipo viral (VHS-1, VHS-2, VVZ), así como la edad y el estado inmunitario del huésped, por lo cual, ante la presencia de esta patología siempre se debe corroborar el estado inmune del paciente. A modo de comparación, la incidencia anual estimada de HZ en adultos sin enfermedad subyacente es menor a 0,5%, en comparación con aproximadamente el 60% a 80% en pacientes inmunodeprimidos2.
Las manifestaciones de presentación del VVZ son erupción cutánea, fiebre y malestar general. El exantema vesicular característico a menudo se denomina “gota de rocío” durante las primeras etapas de formación. El caso a exponer llama la atención porque se presenta como un herpes zóster genital (HZG), lo cual representa menos de 0,2% de los casos, además de que se da en edad pediátrica en paciente inmunocompetente. El curso de HZG con tratamiento antiviral y seguimiento clínico es bueno, con baja probabilidad de complicaciones2.
A continuación, se describe el caso clínico de una paciente de 11 años que desarrolla HZG en el cual su acudiente ha otorgado la autorización para la captura de imágenes con el propósito de documentar el caso, completando y firmado el correspondiente consentimiento informado. Este acto refleja la autorización expresa de ambas partes para la utilización adecuada de las imágenes en el ámbito médico con fines académicos, respetando en todo momento la privacidad y confidencialidad del paciente (Anexo 1).
Caso clínico
Paciente femenina de 11 años de edad, con antecedente de varicela al año de vida y esquema de inmunización completo; sin embargo, para el momento (año 2012) la vacuna para prevenir la varicela en Colombia no estaba incluida en el PAI (plan ampliado de inmunizaciones). Es llevada por su madre al servicio de urgencias del Hospital Infantil Napoleón Franco Pareja, Casa del Niño, por cuadro clínico de tres días de evolución, caracterizado por la aparición de dermatosis diseminada en región inguinal derecha, labio mayor de vulva y región posteromedial de muslo ipsilateral, constituida por vesículas confluentes con halo eritematoso que sigue distribución zosteriforme (Figura 1), las cuales se acompañaban por dolor tipo urente en zonas antes descritas con una intensidad 8/10 según escala análoga del dolor (EVAD), de duración por cinco días, la mayoría formó costra hemática por completo al sexto día del cuadro clínico.
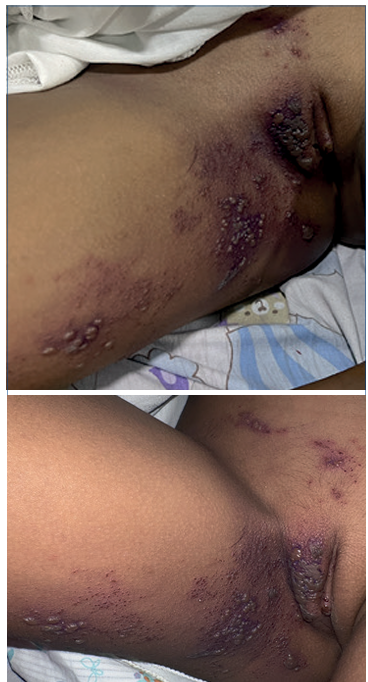
Figura 1 Adolescente con infección por virus vari cela zóster. Lesiones de dermatosis diseminada en región inguinal derecha, labio mayor y región pos teromedial de muslo ipsilateral, constituida por ve sículas confluentes con halo eritematoso que sigue distribución zosteriforme.
Teniendo en cuenta el antecedente de varicela al año de vida, la localización, el tipo de dolor y las características de la lesión, se hace impresión diagnóstica de HZ en región genital. El diagnóstico de HZ se realizó por la presentación clínica y por la localización atípica se solicitaron exámenes para la confirmación etiológica. Se solicitó test de Tzanck y la detección de ácidos nucleicos reacción en cadena de la polimerasa (RT-PCR) para VVZ de las lesiones cutáneas, se inició aciclovir endovenoso en dosis de 350 mg cada 6 horas con duración de 10 días (fecha de inicio: 20/2/2023 - fecha de finalización: 1/3/2023) y dipirona ampolla 500 mg vía endovenosa cada 6 horas en caso de dolor. Se descartó por parte de los servicios de salud mental y ginecología la posibilidad de abuso sexual, y, al momento del egreso, se decide tratamiento ambulatorio consistente en aciclovir oral 400 mg cada 6 horas por 10 días y aciclovir tópico una aplicación cada 6 horas por 10 días en lesiones genitales.
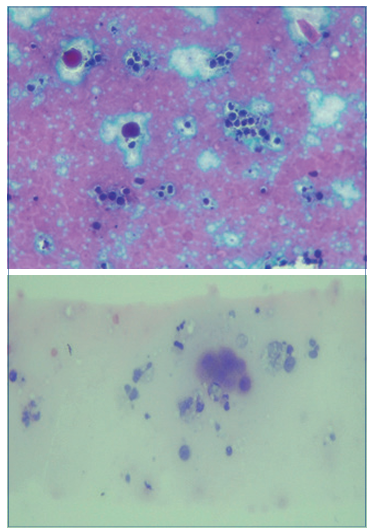
Los estudios adicionales solicitados como hemograma reportan valores dentro de lo normal: Hb 14,1, hematocrito 42,1, leucocitos 8.420, neutrófilos 70,9%, linfocitos 22,2% y plaquetas 306.000. VDRL, serología ELISA para virus de la inmunodeficiencia humana, serología (anticuerpos) IgM e IgG para herpes simple 1 y herpes simple 2 fueron negativos. El test de Tzanck reportó la presencia de células gigantes multinucleadas (Figura 2), y RT-PCR para el virus de la VVZ realizado en las lesiones vesiculares cutáneas fueron positivas, por lo que se confirmó el diagnóstico de HZG en paciente pediátrica.
Discusión
Se describe el caso de HZG en una adolescente sin antecedentes personales, previamente sana, en quien se descartó abuso sexual e infección por virus herpes humano 1 y 2. Habitualmente el HZG compromete los dermatomas S1, S2 y S3, que se extienden desde la región glútea hasta el talón. En esta paciente estaba comprometido el dermatoma S3 que representa menos del 2% de todos los casos de HZG, razón por la cual esta entidad puede ser infradiagnosticada o confundida por infección herpes virus 1 y 2 u otros virus, como los coxsackievirus.
Los virus de herpes simple (VHS 1 y 2) y VVZ son herpes virus alfa neurotrópicos humanos que causan una erupción cutánea vesicular similar. De éstos, los VHS 1 y 2 son la principal causa de lesiones genitales y de úlceras no traumáticas. El virus de HZ puede dar lesiones similares en esa región1.
La varicela se produce tras la exposición de la persona susceptible al VVZ representando la forma primaria de la infección, mientras el HZ consiste en una erupción cutánea vesicular dolorosa con afectación dermatomal, y se da por una reactivación de infección latente por el VVZ. Esto ocurre aproximadamente en el 25% de los adultos sanos, y cualquier sitio cutáneo puede verse afectado por el VVZ, siendo el tronco la ubicación más común, seguida de las regiones cefálica, cervical y lumbar3.
Debido a que las lesiones por herpes genital se encuentran entre las infecciones de trasmisión sexual más comunes, siempre se debe descartar el abuso sexual2. Las infecciones por VHS 1 generalmente ocurren en la región perioral, aunque éste puede ocasionar la quinta parte de la presentación a nivel genital. La distribución inicial de lesiones genitales, rectales o glúteas sugiere infección por VHS 2 y posible abuso sexual4.
Después de una infección primaria por VVZ, se puede establecer latencia en los ganglios sensoriales vertebrales y al reactivarse en los ganglios sacros resulta en HZG. Existen pocos reportes sobre HZG en la literatura y las manifestaciones clínicas son variables5. Las lesiones típicas progresan en 6 a 8 horas de mácula a pápula y vesícula. Estas son habitualmente múltiples, agrupadas, de base eritematosa y pueden volverse confluentes, similar a las lesiones del zóster en otros dermatomas, que evolucionan en pocos días a úlceras poco profundas3.
Habitualmente, el HZG afecta a los dermatomas S1, S2 y S3, que se extienden desde la región glútea hasta el talón. Sin embargo, el compromiso del dermatoma S3, como en el caso descrito, representa menos de un 2% de los casos, una de las razones por la cual esta entidad está infradiagnosticada y suele ser enfocada como una infección por VHS 1 y 26. Muchos factores de riesgo asociados con la reactivación de VVZ han sido descritos. Sin embargo, el riesgo es mayor en pacientes inmunocomprometidos, particularmente en pacientes con cáncer y VIH, situaciones clínicas que no presentaba nuestra paciente4.
El diagnóstico de HZG es clínico y dispone de herramientas diagnósticas complementarias, como el test de Tzanck, que es una prueba panherpética para corroborar la participación de VHS 1 y 2 o VVZ, ya que otros virus, como los coxsackievirus, pueden producir lesiones vesicoampollares y afectar los mismos dermatomas de VVZ7. El resultado del test de Tzanck fue positivo (Anexo 2).
Para la toma de muestra del test de Tzanck y prueba molecular se trasladó a la paciente a sala de procedimientos menores utilizando las normas de bioseguridad de laboratorio, posteriormente se realizó un raspado suave en la base de una vesícula y ampollas, en otras lesiones vesiculoampollosas se quitó el techo y se raspó suavemente la base de la lesión con un bisturí, una vez obtenida la muestra se extendió sobre dos portaobjetos, se prepararon frotis secados al aire y fijados con alcohol y posteriormente fueron enviados a citopatología, donde se tiñeron con tinciones de hematoxilina-eosina. En vista de que con el test de Tzanck no fue posible distinguir si las lesiones correspondían a virus herpes 1-2 de VVZ, se solicitó RT-PCR para varicela zóster en tiempo real, se tomaron muestras por hisopado del contenido de vesículas y ampollas, almacenándolas en tubos estériles, y fueron enviadas posteriormente a laboratorio de biología molecular, empleando iniciadores y sondas específicas para el gen orf 29 del VVZ (virus herpes humano), siendo detectable en la muestra estudiada8 (Anexo 1).
Este caso ilustra una presentación infrecuente de HZG y enfatiza en la necesidad de una evaluación exhaustiva en pacientes con erupciones “herpéticas genital” para descartar los principales diagnósticos diferenciales, como varicela (primaria o por reactivación), VHS (1 o 2), impétigo ampolloso y dermatitis de contacto6,7. Se debe examinar toda la piel en busca de lesiones vesiculares en otras áreas del cuerpo. Si la infección por herpes simple no es descartada, se debe analizar el contenido de las vesículas para cultivos virales, bacterianos y PCR, como en el caso descrito, ya que el tratamiento, la evolución y el pronóstico riesgo de complicaciones del HZG diferentes de la infección por VHS, como la neuralgia posherpética o mielorradiculitis, como el síndrome de Elsberg2,4. El pronóstico del HZG es bueno, se describe buena respuesta a manejo antiviral. La paciente recibió tratamiento con aciclovir endovenoso y tópico sin complicaciones9-12.
Conclusiones
Se trata de un caso infrecuente especialmente en edad pediátrica, en el que existe poca información reportada, podría relacionarse al subdiagnóstico o simplemente mecanismos fisiopatológicos e inmunológicos relacionados a la expresividad de esta patología en dermatomas atípicamente afectados.
El HZG en edad pediátrica es infrecuente, existe poca información en la literatura médica; sin embargo, este debe ser considerado y descartado, las ayudas diagnósticas como el test de Tzanck siguen siendo de utilidad, pero por su baja especificidad se recomienda utilizar la prueba molecular con el fin de un diagnóstico definitivo.