Introducción
La insuficiencia cardíaca (IC) de alto gasto se define por la presencia de síntomas y signos de IC asociados a un gasto cardíaco (GC) de reposo ≥ 8.0 l/min y/o un índice cardíaco ≥ 4.0 l/min/m²1. Esta forma menos frecuente de presentación de IC puede desencadenarse luego de la confección de fístulas arteriovenosas (FAV) para hemodiálisis, observándose con mayor frecuencia en pacientes con cardiopatía asociada y en fístulas proximales con flujo elevado2-4. La creación de una FAV determina disminución de las resistencias vasculares periféricas y aumento de la frecuencia cardiaca, de la masa y la contractilidad miocárdica, del retorno venoso, de las presiones de llenado y del gasto cardiaco. Se genera expansión del volumen circulante y se pone de manifiesto falla diastólica con aumento de la presión telediastólica del ventrículo izquierdo1.
A continuación, presentamos el caso de un paciente con cardiopatía estructural previa que desarrolla IC luego de la confección de una FAV húmero-cefálica (HC) para hemodiálisis crónica. Se discuten aspectos diagnósticos y terapéuticos de la IC de alto gasto.
Caso clínico
Sexo masculino, 21 años. Portador de enfermedad renal crónica avanzada, secundaria a nefropatía lúpica proliferativa difusa (tipo 4 OMS) diagnosticada 10 años atrás durante actividad lúpica severa.
En la evolución desarrolla endocarditis de Libman-Sacks (síndrome antifosfolipídico -SAF- asociado) sobre válvula mitral nativa, provocando insuficiencia mitral severa que determina la necesidad de sustitución valvular, implantándose una prótesis mecánica (St. Jude Ø 25 mm).
Ocho años más tarde, presenta deterioro progresivo del filtrado glomerular e ingresa a plan de hemodiálisis crónica. Inicialmente se confecciona FAV nativa radio-cefálica izquierda que presentó fallo primario, y posteriormente una FAV nativa HC izquierda. En los seis meses siguientes a la confección de la FAV HC agrega hepatalgia y disnea de esfuerzo progresiva, alcanzando clase funcional III (NYHA).
Con planteo de insuficiencia cardíaca CF III, asociada (en principio) a su cardiopatía estructural se desestima la posibilidad de ingreso a lista de trasplante renal del paciente, y se procede a la valoración desde el punto de vista cardiovascular.
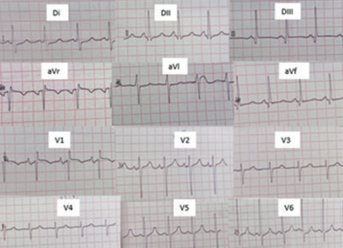
El electrocardiograma (ECG) evidencia un ritmo sinusal de 100 cpm, con bloqueo incompleto de la rama derecha (Figura 1).
La radiografía de tórax mostró cardiomegalia con participación ventricular izquierda y biauricular, arco medio izquierdo prominente, prótesis valvular en proyección mitral, signos de hipertensión venocapilar pulmonar y leve derrame pleural izquierdo (Figura 2).
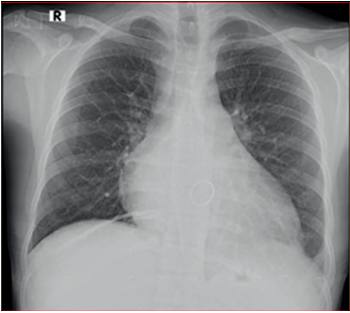
Figura 2 Obliteración de fondo de saco costo diafragmá tico lateral izquierdo. Redistribución de flujo a vértices. Índice cardiotorácico aumentado.
El ecocardiograma transtorácico (ETT) destaca: FEVI 40%, válvula mecánica normofuncionante con gradiente transmitral aumentado (gradiente medio 13 mmHg) sin insuficiencia, dilatación biauricular severa, ventrículo derecho levemente dilatado con función sistólica en el límite inferior de la normalidad, insuficiencia tricuspídea (IT) severa y estimación de la presión sistólica de arteria pulmonar (PSAP) de 48 mmHg.
Gasto cardíaco aumentado de 8100 ml/min.
El Doppler de las FAV objetivó un flujo por el acceso (Qa) de 100 ml/min en FAV radial y de 3500 ml/min en FAV HC.
Con el objetivo de evaluar la repercusión hemodinámica de la FAV proximal se realiza compresión extrínseca transitoria de la misma y medición de la respuesta hemodinámica mediante ecocardiografía y cateterismo cardíaco derecho (CCD).
El ecocardiograma transesofágico con compresión extrínseca de la FAV reveló un inmediato descenso significativo del gradiente transmitral (Figura 3) y desaparición de la IT.
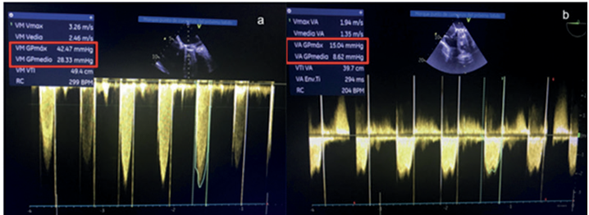
Figura 3 Ecocardiograma transesofágico donde se evidencia caída del gradiente máximo (VM GP máx.) y del gradiente medio (VM GP medio) transvalvular mitral pre (imagen a) y post (imagen b) compresión extrínseca de FAV HC.
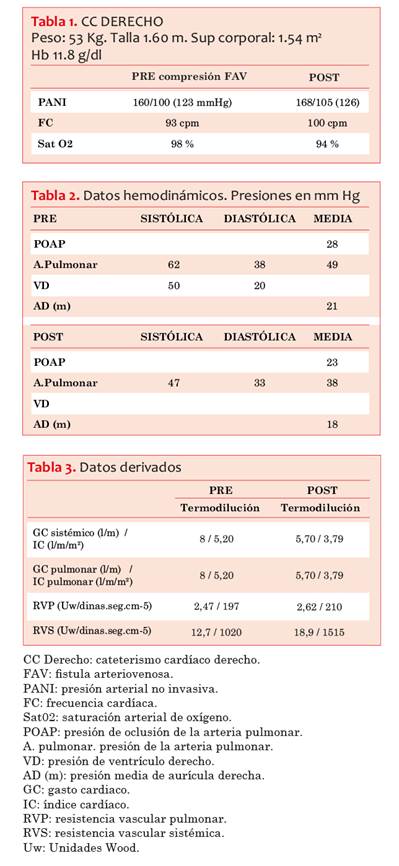
El CCD basal mostró Hipertensión pulmonar postcapilar aislada y gasto cardiaco (GC) elevado. Presión arterial pulmonar media (PAPm) de 49 mmHg, Presión de oclusión de arteria pulmonar (POAP) de 28 mmHg y Resistencia vascular pulmonar (RVP) de 2,5 U. Wood. Bajo compresión extrínseca de la FAV-HC, se evidenció una reducción significativa del gradiente medio transvalvular mitral (de 23 a 9 mmHg), reducción del GC (de 8100 a 5700 ml/min) y de la PAPm de 49 a 38 mmHg (Tablas 1,2 y 3).
Tablas 1,2 y 3. Se valoran los cambios en las presiones, re sistencias y GC, previo y posterior a la compresión de la FAV.
Estos hallazgos permitieron al equipo nefrológico realizar la transferencia a plan de diálisis peritoneal y cierre quirúrgico de ambas FAV. Se incluye además al paciente en un plan de trasplante renal, lo que había sido descartado por enfermedad cardíaca descompensada. La evolución clínica fue satisfactoria, con desaparición de las manifestaciones clínicas de IC.
Discusión
El desarrollo de IC luego de la confección de una FAV debe considerarse un elemento clínico de alta sospecha para el diagnóstico de IC de alto gasto. La incidencia y prevalencia de IC de alto gasto en pacientes con FAV no está bien establecida; se considera que hasta un tercio de los pacientes en hemodiálisis crónica presentan IC, favorecida por sobrecarga de volumen y flujo del acceso vascular 4.
El sexo masculino y la creación de una FAV braquial proximal sobre un miembro superior con previa FAV distal son factores de riesgo para el desarrollo de un alto flujo de la fistula. Y dada la importancia diagnóstica de IC de alto gasto, por el diferente manejo a la hora del tratamiento, cobra vital importancia al enfrentarnos a un paciente con IC con estos factores de riesgo, la valoración clínica y el alto grado de sospecha de esta patología.
El doppler de la FAV es fundamental en la evaluación de estos pacientes.
Aunque no está definido con exactitud, se establece como alto flujo de un FAV aquellos Qa ≥ 2000 ml/min. Otro parámetro para medir la contribución de la FAV al GC es la relación Qa:GC. Se reporta que una relación > 0.3 se asocia a mayor riesgo de desarrollo de IC de alto gasto3,5.
En cuanto a la clínica, la IC de alto gasto comparte muchos de los síntomas y signos presentes en los estados de bajo gasto: disnea de esfuerzo, intolerancia al ejercicio, retención hidrosalina, taquicardia, polipnea, presión yugular aumentada, estertores pulmonares, derrame pleural y edemas periféricos. Algunos hallazgos clínicos diferenciales son la hiperdinamia del precordio y la amplitud del pulso6.
Dado que los hallazgos clínicos son mayoritariamente similares a los presentes en situaciones de bajo gasto, el diagnóstico de IC de alto gasto requiere de la sospecha clínica y algunos exámenes y maniobras específicas.
En el ecocardiograma cuando se los compara con una población control, los pacientes con IC de alto gasto muestran una mayor fracción de eyección, un remodelado excéntrico, con aumento de la masa y de las dimensiones de las cavidades. También pueden presentar mayores presiones de llenado ventricular (relación E/e), mayor presión sistólica estimada del ventrículo derecho y mayor índice cardíaco estimado2.
Todos estos hallazgos están además supeditados a patologías cardiacas concomitantes. Es imprescindible confeccionar un perfil hemodinámico del paciente, ya sea ecocardiográfico o complementado con cateterismo cardíaco derecho, para evidenciar un índice cardíaco mayor de 4 l/min/m2, resistencias vasculares sistémicas disminuidas, presiones de llenado izquierdas elevadas (enclavada pulmonar > 15 mmHg) e hipertensión pulmonar.
La compresión transitoria de la FAV con evaluación ecocardiográfica y/o CCD concomitante es una maniobra segura, de fácil realización, que nos permite confirmar el diagnóstico de IC de alto gasto, así como demostrar el beneficio hemodinámico del eventual cierre de la FAV, lo cual tiene gran importancia en las decisiones clínicas posteriores.
En cuanto al tratamiento, la evidencia es escasa. Durante la descompensación de la IC las medidas terapéuticas dependerán de la severidad, y serán dirigidas a mejorar la hipoxemia, hipervolemia e hipotensión si está presente. En los casos asociados a FAV está reportado la mejoría clínica y hemodinámica de los pacientes cuando se reduce el Qa, por lo que se puede plantear el cierre definitivo (previa obtención de otra vía de diálisis) o ligadura de la FAV y así preservar el acceso venoso1,3.
La sobrevida de los pacientes con IC de alto gasto está disminuida globalmente respecto a la población control, pero dependerá de la causa que lo genera y es proporcional al grado de vasodilatación. La mortalidad a los 5 años relacionada a shunt arteriovenosos se estima en 59%1.
En suma, la IC de alto gasto puede presentarse como complicación tras la creación de una FAV, desarrollando síntomas y signos de IC. Es necesario sospechar dicho mecanismo y complementar el diagnóstico con un perfil hemodinámico, así como realizar la maniobra de compresión transitoria de la FAV para demostrarlo y poder tratar en consecuencia.
Hemos presentado el caso de un paciente con cardiopatía estructural que desarrolla IC de alto gasto tras la confección de una FAV proximal para hemodiálisis. Tras su identificación se procedió al cierre quirúrgico del acceso venoso, con regresión clínico-hemodinámica de la IC y buena evolución posterior.