Introducción
La ingesta accidental de cuerpos extraños es una entidad frecuente en la urgencia.
En la mayoría de los casos (54-88%) el paciente desconoce la ingesta.1
Se conocen varios factores de riesgo para la misma que incluyen la edad avanzada, el consumo de alcohol, ser portador de prótesis dentaria, presentar patología psiquiátrica, y la ingesta intencionada en personas privadas de libertad.2 Suelen ser mayoritariamente espina de pescado (84%)3, seguido por huesos de pollo, piezas dentarias, fibra alimentaria que se constituyan en un bezoar y los escarbadientes de madera.4,5
La gran mayoría serán expulsados naturalmente por el tracto gastrointestinal. En algunas publicaciones esta cifra llega al 80-90%6 sin embargo, los más puntiagudos como en nuestro caso, tienden más frecuentemente a causar perforación. Se trata por tanto de un gran desafío tanto diagnostico como terapéutico dado que para su manejo se cuenta actualmente con un arsenal terapéutico importante.
La táctica empleada dependerá del tiempo desde la ingesta a la consulta, las características del cuerpo extraño como su forma, material, longitud, punta roma o cortopunzante, clínica sugestiva de perforación visceral, etc.
En un 10-20% será necesario la utilización de endoscopia para su extracción, siendo poco frecuente la necesidad de cirugía (menor a 1%)7. La misma se reserva para casos en donde no es posible la extracción por vía endoscópica, y sus características sugieran que no logrará traspasar antro-píloro, o cuando exista una perforación en el tracto gastrointestinal como fue nuestro caso.
Objetivo: Analizar un caso frecuente en la práctica clínica, que admite múltiples modalidades terapéuticas y realizar la revisión del tema.
Caso clínico
Mujer, 72 años. Autoválida.
Sin antecedentes personales a destacar.
Consulta en emergencia por cuadro de dolor abdominal de 24 hs de evolución, permanente, intenso, localizado en epigastrio. Se acompaña de náuseas. No vómitos. No fiebre. No alteraciones del tránsito digestivo bajo ni urinario. No sangrado digestivo.
Refiere que 72 hs previas ingiere accidentalmente cuerpo extraño (escarbadientes de madera) con la comida. Debemos destacar lo infrecuente que el paciente recuerde y destaque la ingesta de este tipo de objetos, dado que en general son solo partes del mismo y no son evidenciados en los alimentos.
Del examen se destaca que se trata de una paciente lucida, Sin elementos de síndrome de respuesta inflamatoria sistémica (SIRS) normocoloreada, bien hidratada y perfundida.
El abdomen es globuloso, blando, depresible. Duele a la palpación de epigastrio e hipocondrio derecho sin elementos de irritación peritoneal. Ruidos hidroaéreos normales.
Paraclínica sanguínea sin alteraciones.
Se solicita Tomografía Computada de abdomen y pelvis (TC) con contraste intravenoso y vía oral (figura 1) que evidencia a destacar: estomago semidistendido, con imagen lineal de densidad baja que desde la pared del estómago se introduce en el páncreas, produciendo en la vena porta leve defecto de relleno en la pared, lo que podría corresponder a un cuerpo extraño. Adyacente al páncreas se observa leve alteración de la densidad de la grasa. El mismo presenta leve aumento de su tamaño de forma difusa. No líquido libre intraabdominal. Resto de órganos sin lesiones.
Dado estabilidad hemodinámica y ausencia de irritación peritoneal se decide ingreso a sala, con vía oral suspendida y antibióticos endovenosos dirigidos a la flora gastrointestinal.
A las 48 horas, peoría clínica, con intenso dolor epigástrico que no mejora con opiáceos. Agrega al examen abdominal irritación peritoneal por lo cual se decide laparotomía exploradora de urgencia por mediana supraumbilical.
Abierto el peritoneo, no se identifica liquido intra abdominal ni citoesteatonecrosis. Se realiza la apertura de la transcavidad de los epiplones (figura 2) donde se identifica absceso retrogástrico. Se toma muestra para cultivo bacteriológico. Se identifica perforación gástrica de aproximadamente 5mm en cara posterior antral y lesión puntiforme pancreática en cuerpo. Se palpa cuerpo extraño (escarbadientes) a nivel antral, adyacente a la perforación. Se realiza antropiloroduodenotomia longitudinal, donde se evidencia la perforación en cara posterior del estómago. Se extrae cuerpo extraño, con cierre a la Heineke Mikulicz (figuras3y4). Rafia de perforación antral posterior con hilo reabsorbible, poliglactina 910, punto “en X”.
Se deja drenaje de látex enfrentado a la transcavidad de los epiplones. Cierre parietal por planos.
Evoluciona en sala de cuidados moderados favorablemente. Se coloca sonda nasoyeyunal para nutrición enteral durante 4 días. Se retira drenaje al tercer día, sin débito. Recibió tratamiento anticoagulante en base a heparina de bajo peso molecular que luego se rota a Warfarina. Alta a domicilio al 7mo día, sin complicaciones al mes de seguimiento.

Figura 1: Tomografía de abdomen y pelvis. Evidencia imagen lineal de baja densidad que desde la pared del estómago se introduce en el páncreas y que produce en la porta un leve defecto de relleno en la pared.
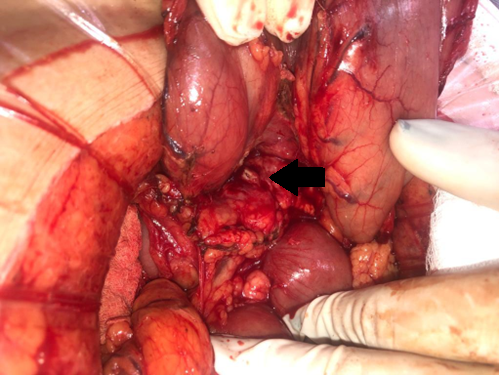
Figura 2: Apertura de la transcavidad de los epiplones. Estomago rebatido hacia arriba. Flecha negra indica perforación pancreática.
Discusión
La tasa de perforación del tubo digestivo por un cuerpo extraño varía entre 1 y 5%, pudiendo ser más alta en caso de objetos con punta como en nuestro caso5,6. La misma suele ocurrir en sitios donde el diámetro de la luz se estrecha, o ángulos acentuados, como en la paciente analizada, en región antro pilórica. Otros sitios frecuentes son: duodeno, ángulo duodeno yeyunal, región anal.
En un estudio publicado en 2013 con 136 pacientes que ingirieron escarbadientes, en 29% la perforación involucró a otros órganos, como el páncreas y la vena porta, como nuestro caso.8,9
La presentación clínica puede ir desde individuos asintomáticos, hasta cuadros de dolor abdominal con fiebre, vómitos, náuseas, detención del tránsito para materias y gases, hemorragia digestiva, entre otros.
El examen físico será dirigido a la búsqueda de elementos de complicación, como la presencia de irritación peritoneal o una masa palpable en un cuadro más evolucionado. Muchas veces el mismo es inespecífico.
El diagnóstico puede resultar difícil, sobre todo en los casos donde se desconoce el antecedente de ingesta accidental.
Sin el antecedente preciso, puede confundirse esta entidad imagenologicamente con otros procesos inflamatorios gastrointestinales, o tumorales.2
La radiografía simple de tórax y abdomen, rara vez localiza el cuerpo extraño si este no es metálico. Podrá ser útil en búsqueda de elementos de perforación de víscera hueca como neumoperitoneo.10
La Tomografía Computada actualmente es mandatoria. Presenta mayor sensibilidad y especificidad, llegando a un 90% para diagnóstico de perforación.2,11 Se deberá administrar contraste intravenoso, y vía oral para valorar las complicaciones pero debemos tener en cuenta que el cuerpo extraño de madera puede pasar desapercibido fácilmente porque puede quedar oscurecidos por el contraste o por las capas de tejido superpuestas.12 Los hallazgos esperados son: el aumento del grosor parietal del órgano afectado, el aumento de la densidad de la grasa local, neumoperitoneo, colecciones, liquido libre intraabdominal. Sera de utilidad diagnóstica, y en muchos casos guiará la terapéutica.13
Respecto al tratamiento, contamos con múltiples conductas. Será multimodal, incluyendo desde conducta expectante, tratamientos miniinvasivos, endoscópicos, hasta la cirugía laparoscópica o laparotómica.
Dado que la mayoría de los cuerpos extraños progresan naturalmente, el tratamiento conservador está justificado en la mayoría de los pacientes siempre que se encuentre estable y con dolor leve. Como mencionamos previamente en el caso de los cuerpos extraños con punta la tasa de fracaso es mayor.
Después de que un objeto ha perforado la pared gástrica, el mismo puede migrar a la luz visceral en el sitio de la perforación, atravesarlo y permanecer libre en la cavidad peritoneal o bien migrar a un órgano cercano como en este caso, que perforó pared gástrica, penetró páncreas, (dejando una impronta en vena porta, generando su trombosis) y volvió a la luz del estómago.
Para los objetos que quedan alojados en la pared gastrointestinal, el tratamiento endoscópico es de primera línea, teniendo las ventajas de un procedimiento menos invasivo. Antiguamente, la endoscopia se encontraba contraindicada en las perforaciones gastrointestinales. Actualmente constituye una opción válida de tratamiento, contando con equipo entrenado, y material adecuado. La colocación de clips metálicos cuando se dispone es una solución descrita, y factible para el cierre de la perforación. Ha cobrado importancia en los últimos años. Requiere que la perforación sea pequeña, de bordes netos.
Por el contrario, si el objeto no se puede extraer por esta vía, o si la perforación ha causado peritonitis, o absceso abdominal como ocurrió en nuestro caso, está indicada la cirugía laparoscópica o laparotómica.3
En nuestro caso se realizó manejo medico con analgesia y antibioticoterapia, pero dada la peoría clínica en la evolución, con irritación peritoneal, se decidió la cirugía de urgencia. El abordaje dependerá de la experiencia del equipo actuante, así como la disponibilidad de material necesario, pudiendo ser laparotómica o laparoscópico. Esta última habría sido ideal dada la capacidad diagnóstica y terapéutica que ofrece, con los beneficios de la cirugía miniinvasiva conocidos. En la paciente expuesta, se optó por el abordaje laparotómico, debido a que el objeto extraño se encontraba en intimo contacto con la vena porta, con trombosis de la misma, y el consiguiente riesgo de sangrado masivo no controlable por vía laparoscópica.
La mortalidad de los cuadros de perforación, va del 9,8% en algunas publicaciones14 llegando en algunas series hasta al 18%.9
El pronóstico se encuentra estrechamente relacionado al diagnóstico precoz, tratamiento dirigido adecuado, así como la oportunidad de la cirugía de ser necesaria.
Conclusiones
La mayoría de los enfermos se presentan con dolor inespecífico. Es poco habitual que sea expresada espontáneamente la noción de ingesta del mismo como ocurrió en nuestro caso. Esto supone un desafío diagnóstico, así como terapéutico. La tomografía computada es una herramienta fundamental para el diagnóstico en casos dudosos y para evaluar si existiera, una complicación. Nuestra paciente tuvo compromiso del páncreas y de la vena porta con trombosis de la misma lo cual es sumamente infrecuente.
La mortalidad de los cuadros con perforación es elevada si no se tratan a tiempo. Muchos casos podrán ser tratados de manera conservadora, o mediante endoscopia, pero cuando se trata de objetos punzantes la tasa baja drásticamente, cobrando la cirugía un rol relevante. Frente a casos con perforación visceral, la cirugía debe ser precoz, siendo el abordaje laparoscópico de elección de contar con los recursos humanos y materiales disponibles, individualizando la indicación.

















