Introducción
La infección por Streptococcus suis (S. suis) es una zoonosis emergente, principalmente de origen ocupacional1. S. suis es una bacteria gram positiva, anaerobia facultativa, que se encuentra en el tracto respiratorio superior (amígdalas y cavidades nasales), digestivo y genital de porcinos, la cual puede causar infecciones severas en humanos, incluyendo meningitis purulenta, sepsis, síndrome de shock tóxico, entre otras, con secuelas graves y permanentes. Se han descrito casos también en perros, gatos, caballos y aves2-4.
El primer caso reportado en humanos fue descrito en Dinamarca en el 1968 y desde entonces se han reportado más de 1600 casos en más de 30 países, sobre todo en el sudeste asiático debido al alto consumo de cerdo semicrudo o crudo y sus derivados2,3,5. De acuerdo con una búsqueda bibliográfica en la base de datos PubMed, de trabajos en idioma español e inglés y utilizando el término “Streptococcus suis” o “Estreptococo suis” como palabra clave, se encontraron 2196 resultados desde 1963 hasta 2023 la mayoría de reporte de casos clínicos o estudios retrospectivos. Hasta el momento se han registrado 5 casos en Uruguay, incluyendo los nuestros, en la literatura disponible sobre el tema a nivel nacional4. Si bien la prevalencia es baja la sospecha debe ser elevada en pacientes que se presentan con meningitis y con factores de riesgo. Esto, sumado a la baja incidencia, pero graves secuelas configuran una entidad de interés clínico y microbiológico. A continuación, se presentan dos casos clínicos seguidos de una revisión bibliográfica actualizada sobre este tema.
Caso clínico 1
Paciente de sexo masculino de 50 años. Con antecedentes personales de tabaquismo, alcoholismo, hipertensión arterial (HTA) y litiasis renal conocida en seguimiento por urólogo. Inmunizado con 3 dosis contra SARS-CoV-2. Como antecedentes epidemiológicos es trabajador rural y faena cerdos para consumo personal.
Consulta en centro de segundo nivel por cuadro de 2 días de evolución dado por artromialgias generalizadas sin otra sintomatología acompañante, se indica tratamiento sintomático en base a medicamentos antinflamatorios no esteroideos (AINEs) y se otorga el alta. Re consulta el mismo día por cefalea holocraneana pulsátil intensa y un episodio de vómito sin otra sintomatología acompañante. Al examen físico se encontraba lúcido, sin focalidad neurológica, con rigidez de nuca y signo de Brudzinski positivo. Sin fiebre, estable en lo hemodinámico y respiratorio. De la paraclínica se destaca leucocitosis a predominio neutrófilos, PCR 162 mg/dl, azoemia 0,69 mg/dl, resto sin alteraciones. Antígeno para SARS-CoV-2 negativo. Radiografía de tórax (RxTx) con infiltrado intersticial bilateral sin otros elementos a destacar. Instala deterioro neurológico sin signología pupilar compatible con síndrome herniario, con necesidad de intubación orotraqueal (IOT) y se traslada a unidad de cuidados intensivos (UCI) previa realización de tomografía (TC) de cráneo la cual informaba aumento de tamaño de astas temporales de ventrículos laterales de forma bilateral y simétrica de forma aislada, descenso de amígdala cerebelosa derecha. Valorado en conjunto con neurocirujano descarta hidrocefalia aguda y elementos de hipertensión intracraneana.
Se realiza punción lumbar (PL) de la que se destaca líquido turbio, proteinas 3,28 gr/dl glucosa indetectable, leucocitos 1980/mm3 80% polimorfonucleares (PMN), 650/mm3 glóbulos rojos 100% conservados, lactatorraquia 14 mmol/l, no se midió presión de apertura. Con planteo de meningoencefalitis aguda supurada (MEAS) se toman muestras para hemocultivo, cultivo líquido cefalorraquídeo (LCR), se envía muestra para panel de meningitis/encefalitis Filmarray® (Biofire-Biomerieux) en LCR y se inicia tratamiento antibiótico (ATB) con ceftriaxona y ampicilina y tratamiento coadyuvante con dexametasona. Examen directo del LCR observan polimorfonucleares y cocos gram positivos en diplos. Cultivo desarrolla Streptococcus suis, identificado mediante espectrometría de masas MALDI-TOF MS (matrix assisted laser desorption ionization-time of flight-mass spectrometry) (BioMérieux®Inc Durham), sensible a ceftriaxona, penicilina y vancomicina.
De la evolución en UCI se destaca buena evolución. Despertar apropiado, sin focalidad neurológica, recibe profilaxis anticomicial no presentando crisis convulsivas. Se extuba de coordinación a las 48 horas del ingreso con buena tolerancia. Se mantuvo hemodinámicamente estable sin necesidad de vasopresores, no presentó otras disfunciones. Con el resultado del cultivo se suspenden corticoides, ampicilina y se agrega penicilina al plan ATB.
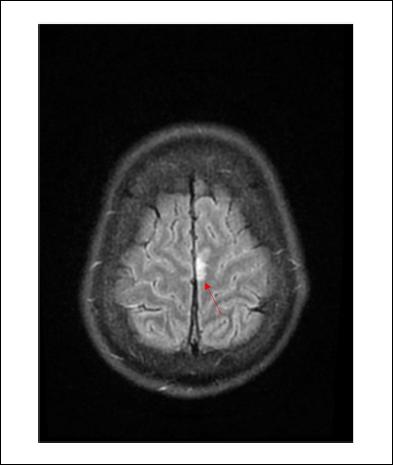
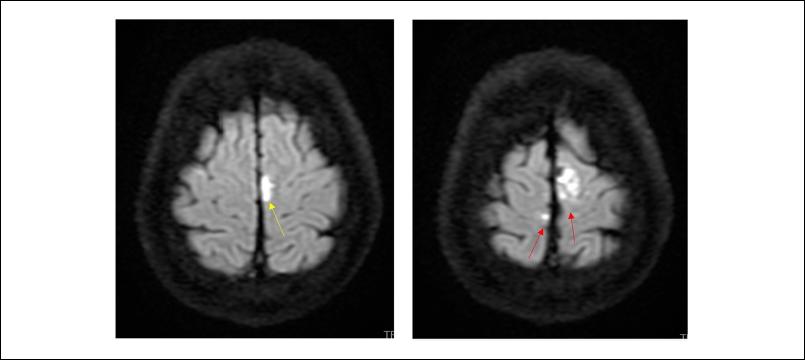
De la valoración neurológica se destaca: electroencefalograma (EEG) al ingreso sin actividad epileptógena, resonancia nuclear magnética (RNM) signos de meningitis a nivel frontal parasagital bilateral (Figuras 1 y 2), cerebritis a nivel de hemisferio cerebeloso izquierdo, sin otras complicaciones. Se otorga alta de terapia intensiva a los 7 días con buena evolución y sin secuelas.
Caso clínico 2
Paciente de sexo masculino de 51 años. Trabajador rural. Con antecedentes personales de alcoholista intenso y escasos controles en salud y antecedentes ambientales de cría y faena de cerdos. Historia de 4 días de malestar general y fiebre que en la evolución agrega cefalea intensa y 24hs posterior es trasladado a puerta de emergencia por familiares por tendencia al sueño y afasia de expresión con mutismo sin otro déficit focal neurológico. Se realiza primera TC de cráneo que no evidencia alteraciones estructurales, no áreas de isquemia ni sangrados evidentes. Durante traslado a UCI paciente presenta anisocoria con pupila mayor a izquierda de 6mm arreactiva, pupila derecha miótica, desviación conjugada de la mirada a izquierda con intensa rigidez de nuca por lo que se repite la TC que no presenta cambios respecto a previa.
Con planteo de meningoencefalitis aguda supurada (MEAS) se toman muestras para hemocultivo y cultivo de LCR. Macroscópicamente líquido ligeramente turbio, con una presión de apertura de 17mmHg, un citoquímico con Proteínas de 3,7g/L recuento de GB 505/mm3 (95% Neutrófilos), Lactato 15mmol/l e hipoglucorraquia de 0,10g/dL, se envía muestra para cultivo y se inicia tratamiento ATB con ceftriaxona y ampicilina y tratamiento coadyuvante con dexametasona. En la evolución se recibe estudio directo del LCR que evidencia presencia de polimorfonucleares y cocos gram positivos en diplos y posteriormente en los cultivo tanto de LCR como en hemocultivos el desarrollo de Streptococcus suis.
De la esfera neurológica paciente con despertar excitado en reiteradas oportunidades lográndose control bajo múltiples tratamientos farmacológicos con neurolépticos enterales, dexmedetomidina, antipsicóticos atípicos y benzodiacepinas por lo que se realiza EEG que descarta actividad epileptógena o sufrimiento cerebral. Se mantuvo durante su estadía en UCI hemodinámicamente estable sin necesidad de vasopresores, no agregó otras disfunciones. Paciente que se extuba de coordinación al quinto día de su ingreso a UCI con buena tolerancia, como comorbilidades presenta al examen físico un III Par incompleto a izquierda sin otra focalidad neurológica por lo que rápidamente continua su evolución en sala de medicina y es valorado por equipo de Neurología dada la persistencia del III Par incompleto izquierdo. Finalmente, es dado de alta de la institución a los 12 días del ingreso y completó 14 días de tratamiento en domicilio.
Discusión
El género Streptococcus comprende actualmente más de 100 especies conocidas. Son cocos gram positivos, catalasa negativa, perteneciente a la familia Streptococcacea al igual que otros géneros como Enterococcus, Abiotrophia, Granulicatella, entre otros. Este género puede dividirse en piogénicos y no piogénicos. El primero incluye Streptococcus beta hemolíticos como Streptococcus pyogenes y S. agalactiae. Dentro de los no piogénicos encontramos la mayoría de los alfa-hemolíticos pertenecientes a la extensa categoría del grupo viridans. Además de estos clásicos conocidos, existen otras especies que son patógenos primarios en animales y que pueden aislarse en humanos que se encuentran en contacto cercano con ellos, como Streptococcus suis, S. porcinus y S. iniae6.
La infección por Streptococcus suis es una zoonosis emergente, principalmente de origen ocupacional en Europa y las Américas1. Su incidencia ha ido en aumento sobre todo los meses lluviosos Junio a Setiembre7 y predominantemente en el sudeste asiático dado el alto consumo de carne de cerdo y sus derivados crudos2 o semi crudos siendo la primer causa de meningitis en Vietnam, la segunda en Tailandia y la tercera en Hong Kong1. En la provincia de Sichuan, China, en 2005 se registraron 5 muertes por síndrome de shock tóxico causado por este microorganismo, lo que motivó su estudio e incrementó el interés en dicha región. Un total de 29 serotipos de S. suis han sido reportados, los serotipos 1, 2, 5, 9, 14, 16, 28, y 31 son aquellos capaces de infectar humanos. Entre ellos, el serotipo 2 el más prevalente7. Además, se ha demostrado que el S. suis presentes en Estados Unidos y Canadá son fenotípica y genotípicamente diferentes de las encontradas en Europa y Asia, siendo menos virulentas La cepa ST1, considerada de mayor virulencia, también ha sido encontrada en Argentina, donde predomina5.
En los cerdos, este germen se trasmite de forma vertical a través de la madre o de forma horizontal entre los miembros de una misma parvada. Posteriormente a la colonización, el microorganismo se aloja en el tracto respiratorio superior, en el tubo digestivo y en los genitales como parte de la microbiota normal. Puede transformarse en patógeno si atraviesa las barreas mucosas y accede al torrente sanguíneo, articulaciones o sistema nervioso central1,8. La penetración en la mucosa epitelial y la evasión de las defensas inmunes innatas son pasos esenciales en la invasión y para esto cuenta con una cápsula que lo recubre y produce una gran variedad de factores de virulencia (proteasas)8. La forma de transmisión es por medio de contacto directo con el animal infectado, ya sea manipulando las vísceras o la carne, durante el parto, en el procesamiento de la carne, o por el consumo de carne cruda o medio cruda. El animal no necesariamente tiene que estar enfermo.
En cuanto a los factores de riesgo para la infección por S. suis Rayankorn et al.2 describen los siguiente: a) trabajo relacionado con cerdos (OR 11,47; 5,68-23,14), b) consumo de carne de cerdo cruda (OR 4,63; 2,94-7,9), c) exposición a cerdos (OR 4,01; 2,61-6,15) d) sexo masculino (OR 3,56; 2,18-5,80), e) entre los de menos peso se encuentran: el consumo de alcohol, la presencia de lesiones en piel al momento de manipular la carne y el inmunocompromiso, que a su vez están relacionados con mayor gravedad junto con los pacientes esplenectomizados2, en concordancia con otros estudios. Con respecto a las lesiones en piel, se encontraron presentes en un 20% de los casos9. Dutkiewicz et al.1 describen 5 grupos de riesgo por la exposición ocupacional: trabajadores de criadero y matadero de cerdos, carniceros y aquellos que manipulan la carne en otros sectores, como veterinarios y cazadores.
El período de incubación varía desde horas a días. La evolución se ha descrito en forma bifásica con un empeoramiento de la sintomatología a las 2-3 semanas de iniciado el cuadro3. Dentro del espectro de manifestaciones, la meningitis es la más frecuente (68%), seguida de sepsis (25%), artritis (13%), endocarditis (12,4%), endoftalmitis (4%), peritonitis, neumonía (como oportunista) y síndrome de shock tóxico, con secuelas graves y permanentes2,3,10.
La mortalidad es baja (3%), salvo que la misma se asocie a un síndrome de shock tóxico donde asciende a casi el 50%. Sin embargo, la morbilidad continua siendo alta debido a las secuelas que pueden presentar los pacientes que la padecen, siendo la hipoacusia bilateral la más frecuente seguido de disfunción vestibular3,9. La presencia de hipoacusia es más frecuente que la encontrada frente a la infección por S. pneumoniae de hasta el 50% y 73% en Europa y Asia, respectivamente. La clínica es similar a las MEAS con la presencia de cefalea, fiebre, rigidez de nuca, náuseas, vómitos, alteración del estado de conciencia y en algunos casos, ataxia3,5,10. La tríada clásica de cefalea, fiebre y alteración del estado de conciencia se presenta en bajo porcentaje (aproximadamente un 9%)9.
El diagnóstico se confirma mediante el estudio microbiológico del LCR en donde se visualizan cocos gram positivos aislados y agrupados en diplos. En cuanto a la sensibilidad antibiótica se sabe que los β-Lactámicos (entre ellos Penicilinas, Aminopenicilinas, Ceftriaxona, Cefotaxime, Cefepime y Carbapenemicos) son los ATB de elección para esta infección pero dado que es una bacteria comensal que se encuentra expuesta a los antibióticos usados para promoción de crecimiento animal, profilaxis y tratamientos de otras infecciones se ve favorecida la emergencia de aislamientos resistentes, especialmente, en Europa7. La resistencia a betalactámicos se ha mantenido baja a lo largo del tiempo (<10%). Se han descrito casos de resistencia a lincosaminas, macrólidos, tetraciclinas y quinolonas en Europa y Asia. En ésta última, la resistencia a penicilina y tetraciclinas pueden alcanzar el 20% y 95%, respectivamente. En nuestro medio el tratamiento de elección es en base a penicilinas.
En cuanto al tratamiento coadyuvante con dexametasona, se ha demostrado que reduce la mortalidad en la meningitis por S. pneumoniae. Sin embargo, según el meta-análisis y revisión van Samkar et al.9 no se encontró un efecto en mortalidad en la meningitis a S. suis, aunque sí se observó una disminución en la hipoacusia en el análisis multivariado. Se necesitan más investigaciones en el futuro para recabar evidencia acorde que permita establecer recomendaciones sólidas para su uso.
Conclusiones
Presentamos dos casos clínicos de zoonosis a Streptococcus suis, patología poco frecuente en nuestro medio y la mortalidad es baja la presencia de la misma provoca gran morbilidad en quienes la padecen.
En cuanto al tratamiento el mismo se basa en el uso de aminopenicilinas y la coadyuvancia con dexametasona parecería ser un farmaco adecuado para la disminución de las secuelas auditivas, no así para disminuir la mortalidad debida a este microrganismo.