Introducción
El control del dolor es uno de los desafíos más importantes en el ámbito de cuidados paliativos y tiene un profundo impacto en la calidad de vida de los pacientes. Su incidencia alcanza al 66,4% en pacientes con enfermedad avanzada o metastática, y a pesar de los avances farmacológicos, es reportado como moderado a severo en el 38,0% de los pacientes con enfermedad oncológica avanzada y metastática1. En la mayoría de los casos, este síntoma puede ser controlado con opioides y fármacos adyuvantes; sin embargo, entre el 10 y 20%, de los pacientes experimentan dolor refractario que requiere enfoques más complejos en su abordaje2. En pacientes con dolor intratable o efectos adversos (EA) intolerables, la terapia basada en la infusión intratecal de opioides debería ser considerada como parte de la estrategia terapéutica3,4. Describimos el caso de una paciente asistida en la Unidad de Cuidados Paliativos, portadora de un tumor mediastinal, con dolor refractario a las terapéuticas convencionales, que requirió el implante intratecal de un dispositivo programable para infusión continua de morfina lográndose una excelente respuesta analgésica.
Hasta nuestro conocimiento, es el primer caso en nuestro país de colocación de bomba programable por dolor oncológico; el caso previo fue en dolor no oncológico5. El trabajo se realizó de acuerdo con los estándares éticos de la Declaración de Helsinki, obteniéndose el consentimiento informado de la paciente para su publicación.
Caso Clínico
34 años, casada. Vive con su pareja. En los meses previos al ingreso, comienza con dolor retroesternal progresivo que es secundario a tumoración de mediastino anterior (Adenocarcinoma moderadamente diferenciado túbulo glandular con Inmunohistoquímica que orienta a esfera digestiva). Compromete partes blandas y óseas, con lesiones líticas de esternón y arcos costales. La masa contacta con pericardio y grandes vasos mediastinales. Nódulos pulmonares secundarios bilaterales. Realiza tratamiento con radioterapia con criterio reductor y quimioterapia con criterio paliativo. Desde su ingreso a nuestra unidad, presenta dolor torácico de difícil control, con alto requerimiento de opioides. El dolor es de tipo opresivo con foco a nivel esternal, con una intensidad de 9/10 utilizando la Escala Visual Análoga (EVA 0: sin dolor; EVA 10: máximo dolor posible). Además, con frecuentes episodios de dolor irruptivo incidental. En la tomografía (TAC) de tórax de control, se constata un aumento progresivo de la masa (68x47x33), con crecimiento de lesión lítica esternal.
La paciente requiere para analgesia altas dosis de morfina oral debiéndose rotar a morfina subcutánea (SC) por sensación nauseosa, que se administra por infusor elastomérico. Se logra controlar el dolor con una dosis de 60 mg/día SC. Posteriormente, se rota a metadona oral por persistencia del dolor, estabilizándose con una dosis de metadona de 60 mg/día durante aproximadamente 2 meses. Se cambia la administración de metadona a la ruta SC por episodios de intolerancia digestiva. Finalmente, el uso de metadona SC se discontinúa por irritación local.
Destacamos que la paciente recibe además otros fármacos como coadyuvantes en el manejo del dolor: pregabalina, duloxetina, haloperidol, dexametasona, entre otros. A pesar del abordaje interdisciplinario de la paciente y su familia por parte del equipo de cuidados paliativos, se producen escaladas rápidas de opioides que llevan a nuevas rotaciones, alcanzándose 240 mg/día de morfina SC, a lo cual se agregan bajas dosis de Metadona oral (5 mg) como coadyuvante analgésico. Ante la continua escalada de opioides y la aparición de efectos adversos limitantes (intolerancia digestiva, infecciones locales reiteradas en el sitio de inserción de catéter SC), se plantea colocación de bomba intratecal de morfina para disminuir dosis de opioides y optimizar analgesia.
Antes del implante definitivo, la paciente ingresa a Cuidados Moderados para realizar un test de prueba con morfina intratecal, con el fin de valorar la respuesta a los opioides neuroaxiales y monitorizar función respiratoria. Se colocó un catéter intradural y se realiza una dosis de prueba inicial con un bolo de 500 μg de Morfina Intratecal (IT) y rescates analgésicos con bolos de 5 mg de morfina intravenosa (IV) según necesidad. Se suspende completamente la morfina oral (Licor de BROMPTON) que estaba recibiendo previo inicio de morfina IT.
En el día 2 se administra bolo de 1.000 μg de morfina IT, con respuesta positiva (disminución del dolor mayor al 50%) y mejoría de estado funcional, logrando deambular con dolor leve (EVA 3/10). Como EA de esta dosis, se registra sedación leve según la escala de toxicidad de la OMS (1: leve, 2: moderado, 3: severo, 4: amenazante para la vida). Se procedió al implante del catéter intratecal por punción percutánea a nivel del espacio interespinoso L1-L2 llevando su punta hasta un nivel superior torácico (T8-T9). El otro extremo se conectó en forma subcutánea a la bomba programable electrónica (Bomba de Infusión Programable Synchromed Medtronic) que se alojó en un bolsillo subcutáneo abdominal. (Figura 1).
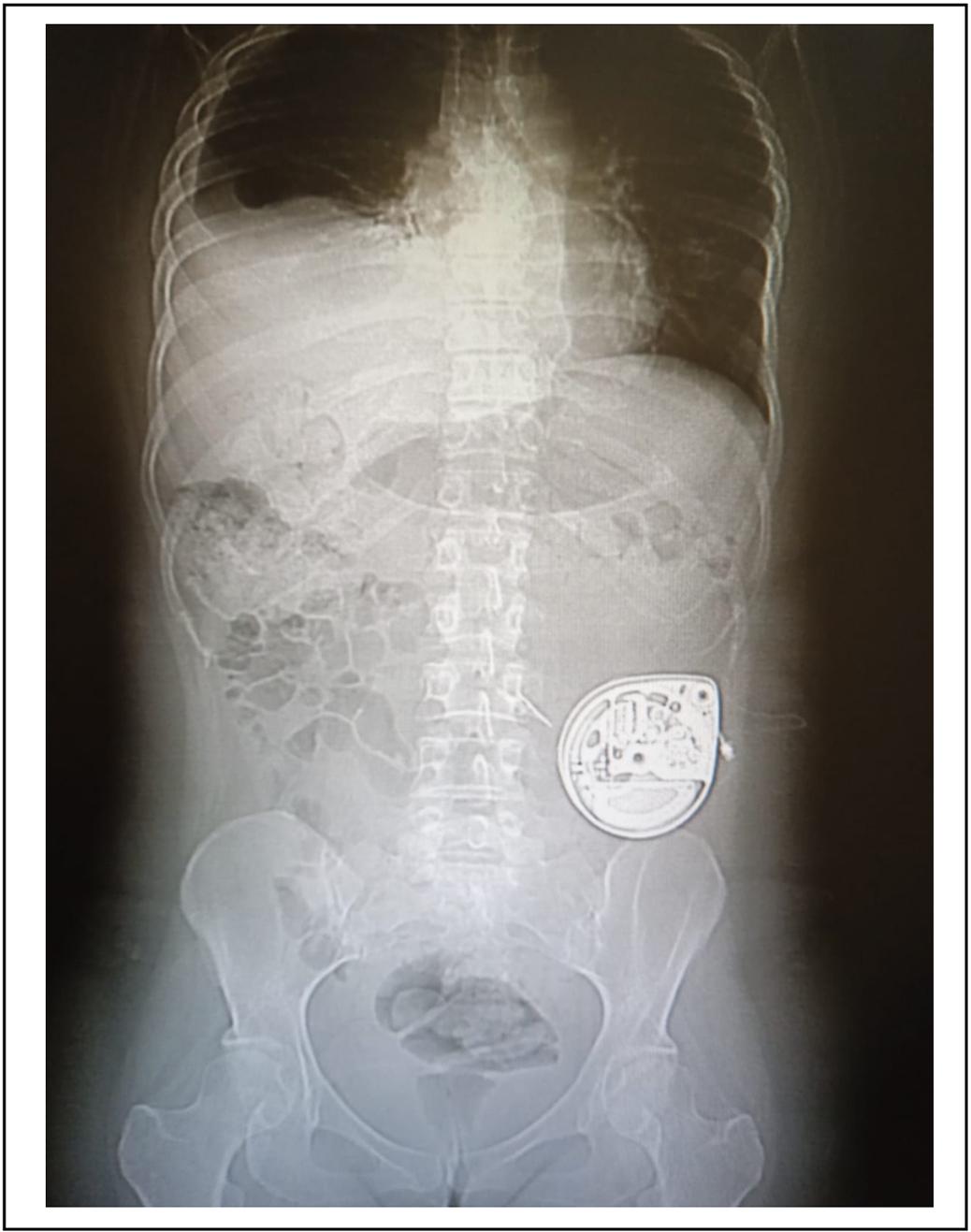
Figura 1. Bomba programable colocada en el espesor del celular subcutáneo de la fosa ilíaca izquierda.
Se comenzó con una infusión de 600 /μg día de Morfina IT con optimización franca de la analgesia y sin efectos adversos. Los rescates analgésicos se establecieron vía oral con Licor de Brompton (LB). Se realizan ajustes en domicilio según la evaluación del reporte de la paciente, aumentándose un 20-30% de dosis basal, cuando lo requirió, hasta obtenerse alivio. Al mes post colocación de bomba IT, se produce nueva escalada de dosis. Se realiza TAC con reconstrucción tridimensional del trayecto del catéter para confirmación de la posición de punta de catéter, comprobándose su correcta colocación. (Figura 2).
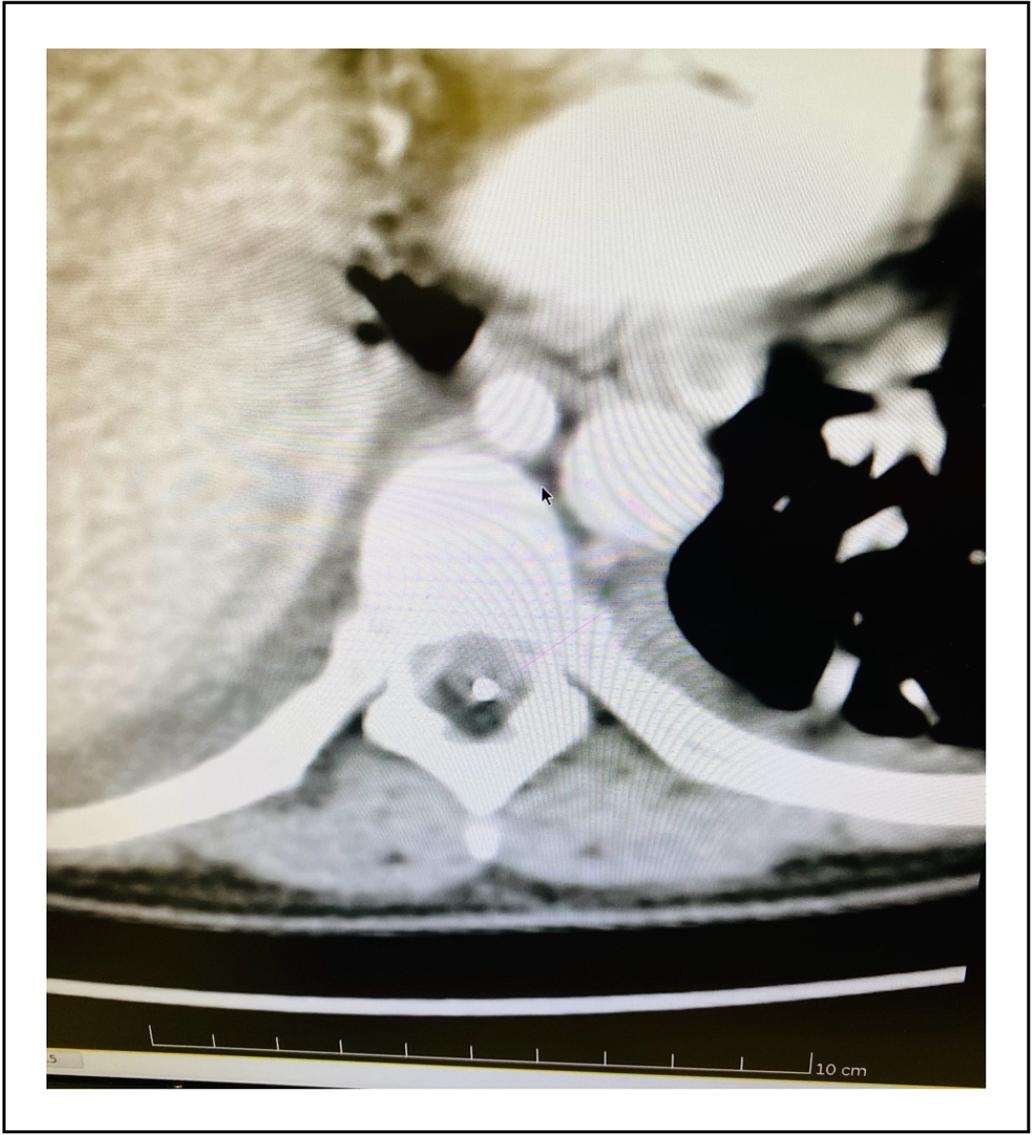
Figura 2. Tomografía Axial Computarizada que muestra posición del catéter intratecal en topografía posterior al canal medular.
Se documenta progresión lesional durante la realización de la TAC. Permanece con la bomba IT durante un período de 3 meses. Requiere en fin de vida ajustes frecuentes de dosis para control sintomático. Como efectos adversos presentó somnolencia y sedación moderadas. La dosis máxima fue de 4.500 μg/día al fallecer lográndose controlar dolor y disnea.
Discusión
Nuestra paciente presentaba un severo dolor refractario al tratamiento médico instaurado, que incluía un componente somático nociceptivo y visceral mediastinal. Esto requería rotaciones frecuentes de elevadas dosis de opioides y cambios en la vía de administración para lograr una analgesia adecuada. Ante la escalada frecuente de dosis de morfina y teniendo en cuenta que la cronicidad en el uso de opioides puede llevar al desarrollo de tolerancia o hiperalgesia, se consideró también el uso de metadona en bajas dosis como coadyuvante sin lograrse una respuesta analgésica adecuada6.
En esta paciente, múltiples factores impidieron la obtención de una respuesta analgésica favorable: la rápida progresión de su enfermedad, el desarrollo de tolerancia opioide, la variabilidad interindividual a estas drogas, así como la tendencia a desarrollar efectos adversos sistémicos y locales a los opioides utilizados. Otros elementos que pudieran estar impactando negativamente en la analgesia, como los aspectos psicoemocionales y espirituales, fueron abordados desde el inicio por profesionales especializados en el tema.
Dada la complejidad del caso y tras una exhaustiva discusión entre el equipo médico, la paciente y su esposo, se consideró era candidata para la colocación de un dispositivo programable para la administración intratecal de morfina. Este enfoque permite que el analgésico actúe directamente a nivel de receptores μ específicos, ubicados en el cuerno dorsal de la médula espinal (ME), bloqueando eficazmente la transmisión del impulso nociceptivo7. La morfina intratecal, único opioide autorizado por la FDA para este uso8, ofrece un perfil de acción prolongada, al ser una droga hidrofílica, debido a su mayor permanencia en el líquido cefalorraquídeo y su difusión rostral. Sin embargo, su uso conlleva riesgos, como la depresión respiratoria tardía, el efecto adverso más temido9
Se explicaron claramente riesgos y beneficios de la colocación y se firmó un consentimiento informado por parte de la paciente.
Aunque no hay un alto nivel de evidencia que justifique su valor predictivo, se consideró el test de prueba antes del implante definitivo de la bomba, dado su alto costo y las expectativas generadas por la paciente10. El test tuvo respuesta positiva a la administración de 1.000 μg de morfina IT. Se evaluó la disminución de la intensidad del dolor por medio de EVA, considerándose como punto de corte la disminución de un 50% del dolor con respecto a la medida previa. Se tuvo en cuenta la mejoría de la función, solicitando a la paciente deambular con apoyo, y se registró la aparición de EA, constatándose únicamente sedación leve.
Con respecto a la terapia opioide sistémica previa, su reducción puede completarse antes, durante o luego del test de prueba10. Nuestra paciente recibía los días previos a la colocación del dispositivo IT una dosis total de morfina oral (LB) de 600 mg/día. Con el objetivo de disminuir el riesgo de eventos adversos mayores, como la depresión respiratoria, se decidió realizar la eliminación completa del LB inmediatamente antes del test de prueba11, manteniendo rescates analgésicos con morfina IV. Esta fue una estrategia bien tolerada, lográndose considerable alivio del dolor sin síntomas de abstinencia opioide.
Una vez colocada la bomba, se programó una dosis de inicio de 600 μg/día. Se utilizo como guía un ratio de conversion de morfina oral a intratecal de 100 a 1; este ratio fue avalado recientemente en un estudio retrospectivo en pacientes con cancer como una propuesta de dosificación inicial, dado que fue seguro y bien tolerado.12 La dosis se fue ajustando según la evaluacion clinica de medico de cuidados paliativos que la asistía en domicilio, realizándose aumentos progresivos de dosis, no mayores del 30% en cada control.
Al mes de colocación, la paciente refiere dolor transfixiante torácico severo y persistente en el área torácica, lo que motiva una rápida escalada de dosis de opioides. Esta situación se puede interpretar como un indicador de tolerancia opioide. Ante la duda y la posibilidad de progresión de la enfermedad o bien malposición de la punta del catéter, se realizó una TAC del trayecto del catéter con reconstrucción 3D, que confirma la colocación adecuada del mismo así como documenta severa progresión lesional.
Se adecúa nueva dosis, que se continúa ajustando en las visitas periódicas, lográndose un excelente control del dolor hasta su fallecimiento con una dosis diaria de 4.500 μg/día de morfina.
De acuerdo con Deer et al.13, el dolor refractario es aquel que persiste a pesar de haber agotado múltiples estrategias terapéuticas adecuadas y haber optimizado el manejo de aspectos psicosociales y comorbilidades psiquiátricas. En estos casos, la terapia IT emerge como una herramienta crucial en la estrategia para lograr un control efectivo del dolor. La administración de opioides IT permite reducir tanto el dolor nociceptivo como neuropático, minimizando así la aparición de efectos adversos y la necesidad de altas dosis de opioides sistémicos14.
La población de pacientes con cáncer avanzado merece una mención especial ya que al valorar la posibilidad de colocación de estos dispositivos hay que tener en cuenta la expectativa de vida del paciente, siendo un procedimiento que no se recomienda para la etapa de fin de vida.
En aquellos casos que la estimación de la sobrevida del paciente, realizada por su oncólogo tratante sea menor de 3 meses se aconseja el manejo de la analgesia con tratamiento médico conservador13.
Conclusión
En el manejo del dolor oncológico severo y refractario, los sistemas de infusión intratecal de fármacos analgésicos se destacan como una opción altamente efectiva, sobre todo cuando otras terapéuticas no han logrado su objetivo. En nuestra paciente, la administración de morfina IT en infusión continua resultó en una estrategia efectiva y segura, que permitió optimizar la analgesia, con disminución de dosis y EA de opioides sistémicos.















