Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Revista Uruguaya de Cardiología
versión On-line ISSN 1688-0420
Rev.Urug.Cardiol. vol.27 no.1 Montevideo abr. 2012
Vasoespasmo severo durante la cineangiocoronariografía en un paciente sin lesiones coronarias
Reporte de un caso
Dres. Leandro Jubany, Diego Freire, Rafael Mendiburu,
Belén Chakiyian, Ricardo Lluberas, Daniel Mallo
Palabras clave:
ANGINA PECTORIS
VASOESPASMO CORONARIO
Key words:
ANGINA PECTORIS
CORONARY VASOSPASM
Introducción
Una gran proporción de los pacientes con cuadros catalogados como síndrome coronario agudo no tienen lesiones coronarias significativas en el estudio angiográfico, estos pueden llegar a representar hasta 30% (1). En nuestro medio no es frecuente la realización de tests para provocación de vasoespasmo, quedando muchas veces estos cuadros sin diagnóstico. Los estudios de provocación con acetilcolina en pacientes con síndrome coronario agudo y sin lesiones coronarias han evidenciado una alta frecuencia de espasmo coronario (1,2).
Caso clínico
Paciente de 38 años, sexo masculino, con antecedentes de fumador intenso y consumidor ocasional de cocaína.
Historia de años de evolución de dolor torácico atípico con episodios de reposo de leve intensidad y breve duración que no se vinculan a esfuerzos ni al consumo de cocaína.
Consulta en puerta de emergencia por dolor precordial opresivo, intenso, de 45 minutos de duración de inicio en reposo, que no alivia espontáneamente. Niega aumento del dolor con los cambios de posición. Niega otros síntomas acompañantes. Niega consumo de cocaína en los últimos dos meses.
Examen físico: lúcido, bien hidratado y perfundido. A nivel cardiovascular: ritmo regular de 70 cpm, ruidos bien golpeados sin soplos. No ingurgitación ni reflujo hepatoyugular. Pulsos presentes en todos los territorios, Presión arterial (PA): 130/80 mmHg. Resto del examen normal.
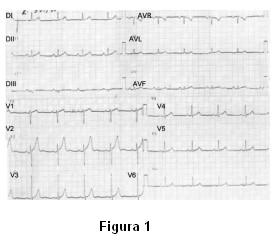
Electrocardiograma (ECG): ritmo sinusal de 70 cpm, P y PR normales, supradesnivel del segmento ST de 1 mm, supracóncavo con ondas T acuminadas de V1 a V3 (figura 1).
Troponina T: 0,12. Metabolitos de cocaína en orina negativo.
Ecocardiograma transtorácico: cavidades cardíacas de dimensiones normales, sin trastornos de la contractilidad. Fracción de eyección del ventrículo izquierdo (FEVI): 60%. Derrame pericárdico leve.
Se interpreta el cuadro como pericarditis aguda y se inicia tratamiento con analgésicos no esteroideos. El paciente refiere mejoría progresiva de los síntomas aliviando completamente a las tres horas del ingreso. Evoluciona asintomático por 48 horas. Se realizan ECG seriados donde se evidencia disminución del supradesnivel del segmento ST y de la amplitud de las ondas T presentes en los ECG previos (figura 2).
A las 72 horas reitera episodio de dolor torácico intenso de reposo. Nuevo ECG (figura 3): ritmo sinusal de 70 cpm, nuevo supradesnivel supracóncavo del segmento ST de V1 a V4 de hasta 4 mm con ondas T acuminadas en igual topografía. Se administra dinitrato de isosorbide 10 mg sublingual con alivio del dolor y descenso del segmento ST.
Con el planteo de síndrome coronario agudo de alto riesgo se solicita cineangiocoronariografía que muestra arterias coronarias sin lesiones significativas. Durante el estudio, al momento de cateterizar la coronaria izquierda, se observa severo vasoespasmo de las arterias descendente anterior, circunfleja y sus ramos secundarios (figura 4) con reproducción de los síntomas, que revierte espontáneamente en la siguiente inyección (figura 5).
Antes de la finalización del estudio de la coronaria izquierda reitera espasmo (figura 6) que mejora sin necesidad de administración de vasodilatadores (figuras 7 y 8).
Con diagnóstico de angina vasoespástica se inicia tratamiento con diltiazem 60 mg cada seis horas, mononitrato de isosorbide dos comprimidos por día, ácido acetilsalicílico y estatinas. Se indica abandono del tabaquismo y del consumo de cocaína.
A los 20 días del alta abandona el mononitrato de isosorbide y a las 48 horas consulta por nuevo episodio de angor con supradesnivel transitorio del ST, que alivia con nitritos por vía sublingual, se indica reiniciar el tratamiento.
Comentarios
Prinzmetal y colaboradores describieron en 1959 por primera vez un síndrome caracterizado por dolor torácico de reposo acompañado de supradesnivel transitorio del segmento ST, se lo denominó angina variante (3-6). Su causa es el vasoespasmo coronario cuyos mecanismos no están completamente aclarados. Se plantean como mecanismos involucrados: disfunción endotelial (3,4,6), alteración sistémica de la producción de óxido nítrico (1), disbalance del sistema nervioso autónomo (4-6) y mecanismos inflamatorios (3,4). El estrés oxidativo contribuye al vasoespasmo ya que los radicales libres del oxígeno degradan el óxido nítrico (7).
La angina vasoespástica se asocia a infarto de miocardio (3), arritmias ventriculares, bloqueo auriculoventricular, asistolía, síncope y muerte súbita (3,4).
Las crisis tienen distribución circadiana siendo más frecuentes entre las 0 y las 8 horas (3,5,6,8). Aunque habitualmente la capacidad de realizar ejercicio está conservada (3,4,8), algunos casos pueden desencadenarse frente a esfuerzos o al estrés emocional (3). El tabaquismo es un conocido factor desencadenante de vasoespasmo (8), así como el consumo de cocaína (4). Otras sustancias que se han asociado a vasoespasmo son: efedrina, alcohol, marihuana, anfetaminas, algunos quimioterápicos y antibióticos (4). En algunos estudios se plantea la asociación entre espasmo coronario e hipomagnesemia y el efecto profiláctico de la administración de magnesio a estos pacientes (4,9). Los beta bloqueantes no selectivos pueden contribuir al vasoespasmo por bloqueo de los receptores b2 (3,5), también el ácido acetilsalicílico por inhibición de la síntesis de prostaciclina (3).
Su frecuencia es mayor en pacientes de sexo masculino (2). El espasmo coronario puede asociarse a fenómenos de vasoespasmo sistémicos, como síndrome de Raynaud y migraña (3). Se ha detectado en pacientes japoneses una mayor incidencia de espasmo coronario (1,4), con más frecuente afectación de múltiples vasos y más difusa, mientras que en caucásicos habitualmente el espasmo es focal (5). El espasmo multivaso es un predictor de muerte de causa cardíaca (5). En muchos pacientes existen múltiples episodios de isquemia silente con elevación asintomática del segmento ST detectada por Holter (3), también hay estudios que evidencian infradesnivel transitorio del segmento ST durante la mayoría de los episodios (2). En muchos pacientes se encuentra asociada la presencia de lesiones coronarias que pueden ser significativas o no.
Las dos pruebas diagnósticas de provocación que se han utilizado son con ergonovina intravenosa (3,6,10,11) y acetilcolina intracoronaria (3,10,11). Ambas pruebas tienen una muy baja incidencia de complicaciones (10,11). La acetilcolina provoca vasodilatación cuando el endotelio es sano y vasoconstricción en caso de disfunción endotelial. Con ambos fármacos puede evidenciarse angiográficamente el vasoespasmo, reproducción de los síntomas y de los cambios electrocardiográficos que sugieren una relación causal (1,3,6). La prueba de acetilcolina es el gold standard (1), el diagnóstico se define con una disminución de 50% del diámetro luminal. La acetilcolina es mejor que la ergonovina porque su efecto es transitorio y no dura más de 2 a 3 minutos, lo que permite evaluar tanto la arteria coronaria izquierda como la derecha en el mismo procedimiento. Cuando se realiza la prueba con ergonovina se requiere con mayor frecuencia la administración de dinitrato de isosorbide para revertir el espasmo (11). En algunos casos el vasoespasmo puede ser inducido en la prueba de esfuerzo aunque la misma tiene baja sensibilidad (3,4,12). También la hiperventilación puede desencadenar vasoespasmo ya que la alcalosis genera un aumento del tono coronario (12,13). En 60%-80% de los pacientes con angina variante las pruebas de esfuerzo, hiperventilación o la combinación de ambas pueden evidenciar isquemia electrocardiográfica y desencadenar síntomas, la especificidad de estas pruebas es cercana a 100% (12). La topografía de las áreas de hipoquinesia evidenciadas ecocardiográficamente con pruebas de hiperventilación coinciden con el territorio de las arterias que presentan espasmo angiográfico tanto en respuesta a la hiperventilación como a la acetilcolina intracoronaria (13).
En estudios de provocación de vasoespasmo con acetilcolina en pacientes con síndrome coronario agudo y sin lesiones coronarias se evidenció espasmo en 49%, de los cuales 75% reprodujo los síntomas y 69% tenían espasmo multivaso (1). En otro estudio de pacientes con síndrome coronario agudo con test de troponinas positivo y sin lesiones coronarias, 74% tuvieron espasmo frente a la administración de acetilcolina. También se ha visto que 25% de los pacientes tienen angor y signos electrocardiográficos de isquemia previo a evidenciar espasmo en las arterias epicárdicas, se postula que esto se debe a la presencia de espasmo microvascular (2).
Lo particular del caso presentado fue la aparición de severo espasmo difuso y multivaso de forma espontánea al momento de la cateterización de la arteria coronaria izquierda, sin provocación farmacológica y con reversión también espontánea.
Es fundamental en el tratamiento el abandono del tabaquismo (3). El tratamiento farmacológico preventivo se basa en la utilización de calcioantagonistas a altas dosis, solos o asociados a nitratos de acción prolongada, logrando una acción aditiva (2,3,4,8). La eficacia de los antagonistas de calcio es de 90% para aliviar los síntomas y de igual manera los episodios de isquemia silente (3). También es posible la utilización de bloqueantes alfa adrenérgicos (2). Los cuadros agudos responden bien a la nitroglicerina sublingual o intravenosa (3). Algunos autores proponen el uso de suplementos de magnesio, hecho que no está bien demostrado.
Dado que el defecto fundamental es la disfunción endotelial, es de gran importancia el uso de estatinas, así como fomentar el ejercicio moderado. Existe controversia sobre la indicación de ácido acetilsalicílico que se ha planteado como posible desencadenante (3) sin embargo otros autores plantean su posible utilidad terapéutica por su efecto antiinflamatorio (7). También se ha planteado la utilización de IECAs y suplemento con vitaminas C y E, por su acción antioxidante aunque no hay datos suficientes sobre su eficacia.
Es importante evitar suspender de forma brusca el tratamiento ya que puede aparecer un efecto rebote (3), como se documentó claramente en nuestro caso.
A cinco meses de seguimiento el paciente continúa en tratamiento con calcioantagonistas, mononitrato de isosorbide, ácido acetilsalicílico y estatinas. Abandonó el tabaquismo y el consumo de cocaína. Hace ejercicio moderado, manteniéndose asintomático. Se realizó una ergometría bajo tratamiento, máxima (7 METS), que fue negativa.
Bibliografía
1. Ong P, Athanasiadis A, Hill S, Vogelsberg H, Voehringer M, Sechtem U. Coronary artery spasm as a frequent cause of acute coronary syndrome. The CASPAR (Coronary Artery Spasm in Patients With Acute Coronary Syndrome) Study. J Am Coll Cardiol 2008; 52: 523-8.
2. Sun H, Mohri M, Shimokawa H, Usui M, Urakami L, Takeshita A. Coronary microvascular spasm causes myocardial ischemia in patients with vasospastic angina. J Am Coll Cardiol 2002; 39: 847-51.
3. Cannon CP, Braunwald E. Unestable Angina and non ST Elevation Miocardial Infartion. In Braunwald´s Heart Disease. A text book of cardiovascular medicine. 8th ed. Philadelphia: Saunders; 2008. p.1319-51.
4. Stern S, Bayes de Luna A. Coronary artery spasm: a 2009 update. Circulation 2009; 119: 2531-4.
5. Beltrame JF, Sasayama S, Maseri A. Racial heterogeneity in coronary artery vasomotor reactivity: differences between japanese and caucasian patients. J Am Coll Cardiol 1999; 33: 1442-52.
6. Yang EH, Lerman A. Management of the patient with chest pain and a normal coronary angiogram. Cardiol Clin 2005; 23: 559–68.
7. Yasue H, Nakagawa H, Itoh T, Harada E, Mizuno Y. Coronary artery spasm. Clinical features, diagnosis, pathogenesis, and treatment. J Cardiol 2008; 51: 2-17.
8. Yasue H, Mizuno Y, Harada E, Itoh T, Nakagawa H, Nakayama M, et al. Effects of a 3-hydroxy-3-methylglutaryl coenzyme a reductase inhibitor, fluvastatin, on coronary spasm after withdrawal of calcium-channel blockers. J Am Coll Cardiol 2008; 51: 1742-8.
9. Kajiyama G, Teragawa H, Kato M, Yamagata T, Matsuura H. Coronary spasm in patients with vasospastic angina. Chest 2000; 118: 1690-5.
10. Sueda S, Kohno H, Fukuda H, Ochi N, Kawada H, Hayashi Y, et al. Induction of coronary artery spasm by two harmacological agents: comparison between intracoronary injection of acetylcholine and ergonovine. Coron Artery Dis 2003; 14: 451-7.
11. Sueda S, Kohno H, Fukuda H, Ochi N, Kawada H, Hayashi Y, et al. Clinical impact of selective spasm provocation tests: comparisons between acetylcholine and ergonovine in 1508 examinations. Coron Artery Dis 2004; 15: 491-7.
12. Sueda S, Fukuda H, Watanabe K, Ochi N, Kawada H, Hayashi Y, et al. Usefulness of accelerated exercise following mild hyperventilation for the induction of coronary artery spasm: comparison with an acetylcholine. Test Chest 2001; 119: 155-62.
13. Hirano Y, Uehara H, Nakamura H, Ikuta S, Nakano M, Akiyama S, et al. Diagnosis of vasospastic angina: Comparison of hyperventilation andcold-pressor stress echocardiography, hyperventilation and cold-pressor stress coronary angiography, and coronary angiography with intracoronary injection of acetylcholine. Int J Cardiol 2007; 116: 331-7.